меню, что можно есть, питание
Осенью существует тенденция к обострению заболеваний желудка и кишечника. Диета при гастрите зависит от вида воспалительного процесса. Успех терапии обеспечивают сбалансированный рацион, режим, лекарственные препараты, назначенные врачом.

Правила лечебного питания при гастрите
При обострении болезни пациент проходит лечение в стационаре, ему требуется диетотерапия. Тактика выбора продуктов для приготовления блюд во многом зависит от кислотности желудочного сока. Лечебное питание при гастрите с повышенной кислотностью уменьшает секрецию пищеварительных соков, оказывает щадящее действие на желудок. Правильно построенная диета при гастрите желудка играет решающую роль в лечении заболевания.
Важно организовать рациональное питание у больных, страдающих сопутствующей патологией:
- ожирением;
- гиповитаминозом;
- аллергией;
- малокровием.
Сбалансированный рацион повышает иммунитет, восстанавливает здоровье. Среди заболеваний желудочно-кишечного тракта гастрит занимает особое место и требует срочного обращения к врачу.
Щадящая диета при гастрите с пониженной кислотностью стимулирует выработку желудочного сока. Больному следует тщательно пережевывать пищу, чтобы не травмировать слизистую оболочку больного органа.
Диетическое меню включает следующие продукты:
- белое мясо курицы;
- нежирную рыбу;
- овощное пюре;
- кефир 1%-ный;
- 5%-ный творог;
- 2,5%-ное молоко.
При гастритах разрешается пить фруктовые соки, отвар шиповника, минеральную воду без газа.
Пациенту следует правильно питаться в течение нескольких месяцев после последнего обострения. Составляя список продуктов для приготовления блюд, больной выбирает лишь те, которые снижают кислотность:
- куриные яйца;
- крупы;
- картофель;
- кабачки.
Диета состоит из протертых супов, отварных мяса и рыбы, паровых котлет, жидкой молочной каши. Основной едой являются блюда, обеспечивающие возрастные потребности пациента в питательных веществах.
Лечить больной орган необходимо комплексно, соблюдая диету и режим. Если пациент питается регулярно и отказался от вредных привычек, заболевание быстро переходит в стадию ремиссии. Больному запрещается прием алкоголя, оказывающего возбуждающее действие на пищеварительные железы.
Что позволено пациенту
Диета для больных гастритом с нормальной кислотностью включает продукты, обеспечивающие защиту больного органа. Пациенту не рекомендуется прием горячей или холодной пищи, сухих завтраков, изделий из дрожжевого теста.
Какая диета должна быть при обострении болезни, расскажет врач после тщательного обследования пациента. Больной должен знать, что нельзя употреблять крепкий кофе и алкоголь.
Принимать пищу необходимо небольшими порциями.
Таблица разрешенных и запрещенных продуктов помогает составить полноценное меню.
| Гастрит с повышенной кислотностью | Гастрит с пониженной кислотностью |
| Белое мясо курицы. Нежирная рыба. Постная говядина. Куриные яйца. Яблоки, груши. 5%-ный творог, нежирный, молоко, ряженка, простокваша, йогурт. | Мясной бульон. Овощной отвар. Тертые сырые овощи. Яйцо, сваренное вкрутую. Сухари. Молоко, кефир 1%-ный, сыр. Запеканка творожно-рисовая.Тертая морковь. Сухофрукты для приготовления компота. |
Меню при повышенной кислотности
Большая концентрация желудочного сока приводит к повреждению слизистой оболочки. Признаки гастрита проявляются не сразу. Человек жалуется на изжогу, отрыжку, боль в эпигастральной области.
Развивается гиперацидный гастрит — симптомы указывают на повышение кислотности, иногда заставляют предположить образование язвы желудка. Правильное питание при гастрите направлено на исключение из рациона вредной пищи.
Ежедневное употребление жидкой каши необходимо для лечения гиперацидного гастрита желудка — диета включает блюда из риса, ячневой, гречневой крупы, геркулеса. Пациент длительно соблюдает диету при гастрите желудка — меню на неделю включает мясо или рыбу, овощное пюре, вкусные суфле.
Примерное меню на несколько дней состоит из полезных и питательных блюд.
Учитывая, сколько длится период обострения, пациент подбирает оптимальный вариант рациона, избегает сладостей, специй, копченостей, раздражающих кишечник.
Лечебное питание беременной женщины
Вопрос о том, как питаться при гастрите будущей матери, чтобы не нанести вреда здоровью ребенка, интересует каждую женщину, страдающую изжогой и болями в желудке. Режим питания дробный, 4-5 раз в сутки, небольшими порциями. Хлеб следует употреблять слегка подсушенный, полезны молочные продукты.
Диета номер 1, используемая при остром гастрите, строгая, назначается на 2-3 дня. Щадящее питание уменьшает воспаление в желудке. Пациенту рекомендуют увеличить объем выпиваемой жидкости до 1,5 л, если нет противопоказаний.
В ограниченном количестве в рацион вводят поваренную соль. Большое внимание уделяют химическому составу продуктов, используемых для лечения гастрита: диета включает 100 г жиров, 400 г углеводов, 120 г животных и растительных белков. Полноценное щадящее питание позволяет проводить грамотное лечение — диета направлена на восстановление функции желудка.
Как построить рацион при очаговом атрофическом гастрите
После обследования у больного часто диагностируют нулевую кислотность желудочного сока. Питание при гастрите желудка щадящее, назначают диету — столы №1 и №2. Полезно пить минеральную воду: Боржоми, Ессентуки, Нарзан.
Пациент часто интересуется, какую выбрать диету при гастрите — что можно употреблять в пищу без вреда для здоровья. Больному показаны травяные настои и чаи. При выборе диетического стола при гастрите с нулевой кислотностью необходимо всегда учитывать общее состояние пациента.
Лечебная диета во время гастрита направлена на исключение раздражающих продуктов из рациона. Прием пищи осуществляют небольшими порциями. Строгая диета назначается при обострении заболевания до нормализации состояния больного. Ее продолжительность может составлять несколько дней.
Лечебная диета
Вылечить гастрит только лекарствами невозможно — необходимо специальное питание, и большую помощь в решении поставленной задачи оказывает диета по Певзнеру. Правила лечебного питания в несколько раз повышают эффективность проводимой терапии, если у кого-либо обнаружено повреждение слизистой желудка — гастрит.
Особенности диеты определяются стадией заболевания. Рацион питания ограничивает употребление соли, острой, копченой, жирной, жареной пищи. Продукты, используемые для питания при гастрите, максимально щадят пищеварительный тракт.
В первые сутки рекомендуют пить воду, зеленый чай. Что можно есть в последующие дни, посоветует специалист. Назначают легкие овощные супы, протертые, с манной крупой или овсяными хлопьями. Для стола №1 не используют сдобное и дрожжевое тесто, лишь 1 раз в неделю допускается включение в меню печеных пирожков. Блюда из мяса или рыбы готовят на пару. Можно включить в меню суфле из творога, кнели из говядины, мясные паровые котлеты. Следует учитывать особенности гастрита — лечение и диета уменьшают воспалительный процесс.
Меню при эрозивном хроническом гастрите
Основная задача при лечении острого состояния — облегчить работу больного органа, поэтому диета состоит из легкоусвояемых продуктов. Готовые блюда подаются на стол в отварном, тушеном виде, протертыми, без грубой корочки.
Меню на каждый день при щадящей диете включает домашний кисель, обладающий обволакивающим свойством. Если пациент ощущает дискомфорт в области живота, полезно блюдо из семян льна. Ноющие боли в подложечной области, которые длятся несколько часов, облегчает напиток из семечек подорожника.
Йогурт — полезная еда для больного гастритом в стадии ремиссии. Для тех, кто недавно перенес обострение гастрита, продукт допускается употреблять на фоне основного лечения. Тем, у кого гастрит сопровождается дискомфортом в желудке, полезны слизистые молочные каши и овощные пюре.
Перед тем как готовить блюдо, необходимо ознакомиться со списком продуктов, являющихся возбудителями желудочной секреции. В пище не должны присутствовать пряности — горчица, корица, кориандр, хрен, черный молотый перец.
Лечение эрозивного гастрита включает применение белка куриных яиц в виде протеинового коктейля, обладающего обволакивающим действием. Использование лекарственных средств на фоне диеты быстро улучшает состояние больного.
Диетическое питание на неделю при гастрите с нормальной кислотностью
Для людей, страдающих острой формой воспаления слизистой оболочки желудка, рекомендуется включать в рацион 110-120 г белков. Состав диеты при гастрите расширяют за счет потребления куриных яиц, являющихся высокопитательным продуктом. В меню включают углеводы, но их использование ограничивают за счет мучных изделий. Полезны фруктовые соки, разбавленные водой.
Меню при гастрите на неделю разнообразно.
При хронической форме заболевания пациенту рекомендуют стол №2. Из питания исключают продукты, содержащие эфирные масла:
- чеснок;
- редис;
- черную редьку;
- щавель.
Больному надо принимать пищу каждые 3-4 часа, что способствует нормализации давления в желудке и двенадцатиперстной кишке и регулирует опорожнение желчного пузыря.
В период ремиссии не следует кушать продукты, богатые холестерином:
- печень гусиную или свиную;
- жирные сорта птицы;
- баранину;
- умеренно-жирные сорта осетровой рыбы.
Перечень запрещенных продуктов дополняют мучные сдобные изделия, пшеничные отруби, сухофрукты, острые сорта сыра, бобовые, грибы, красная и черная смородина. Больному нужно отказаться от салатов из свежих овощей, молочной сыворотки, ржаного хлеба.
Диета для похудения — причина острого гастрита
В погоне за красивой фигурой женщины следуют новомодным диетам, не учитывая состояние своего здоровья. Симптомы и лечение у взрослых острого гастрита имеют свои особенности, т. к. заболевание может перейти в хроническую форму и вызвать развитие язвы желудка.
Больные с гастритом в острой стадии сильно худеют.
Процесс снижения веса вызван появлением в организме токсических продуктов обмена веществ, увеличивающих нагрузку на желудок, печень, почки.
Белковая диета часто становится причиной развития острого гастрита. Изменение состава желудочного сока происходит в том случае, если пациент злоупотребляет рационом, в котором резко ограничивается содержание животных и растительных жиров.
Быстрая потеря веса становится причиной появления проблем с желудком и кишечником. Нередко женщина увлекается монодиетами, которые приводят к появлению дефицита питательных веществ и витаминов, развитию острого воспаления в желудке и кишечнике.
Использование соды — опасный и бесполезный способ снижения веса, вызывающий гастрит желудка и хронический ожог слизистой оболочки, нарушение кислотно-щелочного баланса. Острое воспаление возникает после использования больным диеты для похудения на фоне сахарного диабета 1 типа, тиреотоксикоза, туберкулеза, онкологических заболеваний.
medicalok.ru
Диета при гастрите – что можно и нельзя есть (меню с рецептами) отзывы
Диета при гастрите способствует быстрому выздоровлению, предотвращает рецидивы. Людям с заболеваниями ЖКТ следует постоянно придерживаться правильного питания, строгую диету нужно соблюдать первых 7-14 дней, когда симптомы болезни выражены сильно. Диета при гастрите не предусматривает чего-то необычного, все продукты доступные, хорошо знакомы каждому. Кроме правильного рациона нужно придерживаться еще и режима питания.
Содержание статьи
Основы питания при гастрите
Задача диеты – устранить неприятную симптоматику, нормализовать пищеварение, восстановить допустимый уровень кислотности, укрепить организм. Чтобы достичь поставленных целей, нужно следовать определенным правилам:
- Кушать небольшими порциями 6 раз за день.
- Не допускать переедания.
- После еды должно оставаться легкое чувство голода.
- Не разговаривать во время еды, тщательно пережевывать пищу.
- Блюда должны быть комфортной температуры – теплыми, не допускаются слишком холодные, горячие.
- Отказаться от вредных привычек – курение, алкоголь, кофе в большом количестве, наркотики.
- Готовить блюда следует на пару, варить, запекать.
- Запрещается жареное, острое, соленое, жирное.
- Следует отказаться от сладостей с большим количеством крема. Джема варенья, а также от сдобных хлебобулочных изделий.
- Не употреблять продуктов с содержанием химических красителей, усилителей вкуса, ароматизаторов, ГМО.
- Последний прием пищи должен быть за 2 часа до сна, ужин подает легким, чтобы облегчить работу пищеварительного тракта.
- Больше пить негазированной минеральной воды, родниковой.
Для укрепления иммунитета, усиления защитных функций организма принимают диетические добавки в виде пробиотиков, витаминов.
Особенности диеты
При правильном подходе симптомы гастрита исчезают за 1 неделю.
- В первый день обострения гастрита рекомендуется употреблять только жидкость – негазированную минеральную воду, компот из сухофруктов, лекарственные чаи, родниковую воду. Жидкость выводит токсины, отсутствие пищи разгружает работу ЖКТ, предоставляет своеобразный отдых. Интересно, что в период обострения сам организм диктует строгую диету, чему способствует отсутствие аппетита, тошнота.
- На второй день человек почувствует себя легче, появится аппетит, захочется кушать. Во второй день в рацион вводят кисломолочную продукцию. Ингредиенты подбирают исходя из уровня кислотности. При повышенном показателе соляной кислоты пьют теплое молоко, употребляют не кислый творог, йогурт домашнего приготовления с бифидобактериями, кефир, закваску с сухофруктами, семенами льна. При низкой кислотности рекомендуется кефир, творог, ряженка, йогурт, прохладное молоко с медом.
- С третьего дня начинают кушать жидкие каши на молоке, воде с добавлением сливочного масла. Разрешается рис, гречка, овсянка. Готовят суп на курином, овощном бульоне. Рекомендуются тушеные овощи, вареное яйцо.
- На четвертые сутки можно кушать мясо нежирных сортов, предпочтительнее в виде фарша – котлеты, пельмени, фрикадельки. Такая пища быстрее переваривается. Или же тщательно пережевывать кусочки мяса. Разрешается курица, индейка, кролик.
- К пятому дню лечения болезненная симптоматика исчезает, но дискомфорт в животе еще присутствует. Постепенно переходят на сырые овощи, фрукты, ягоды. Допускается белый хлеб, батон, нежирная свинина, сыр твердый, зеленый чай, печенье песочное либо крекер.

Придерживаться диеты пятого дня нужно еще 10 дней. После чего периодически можно побаловать себя блюдами из списка запрещенных – кусочек торта, шоколад, конфета, мороженое, булочка, картофель фри, салаты со специями, приправой и др. В период ремиссии нужно придерживаться правильного питания, режима, чтобы не допустить обострения.
Виды
Лечебные диеты при гастрите делят на 2 типа – базовая, низкокалорийная. Первая обеспечивает поступление энергии для поддержания жизнедеятельности человека, благотворно действует на слизистую больного органа. Вторая диета предусматривает употребление продуктов для нормализации стула. Рацион несколько отличается, в зависимости от того, какие проблемы возникают – запор, диарея.
Официальной медициной утверждены 15 диет под соответствующими номерами. При гастрите рекомендуют диету 1-5. Отличаются между собой несущественно. Корректируют рацион в зависимости от уровня кислотности, стула.
При диарее рекомендуется кушать рис и его отвар. Для приготовления блюд используется белая шлифованная крупа. Рис сгущает каловые массы, облегчает процесс дефекации. Кушать рекомендуется картофельное пюре, кашу на сливочном масле. Вареное либо тушеное мясо, пельмени, вареники, хлеб. В данном случае следует отказаться от растительного масла, молока.
При запоре требуется пища, которая размягчает каловые массы. Кушать следует молочные блюда, гречку, свежие овощи, супы, бульон, борщ. В целом же, чтобы нормализовать работу ЖКТ, избавиться от симптомов гастрита, нужно соблюдать основные правила диетического питания, употреблять экологически-чистые продукты, больше пить жидкости, отказаться от вредных привычек.
Разрешенные продукты при гастрите
Основной признак гастрита – изжога, отрыжка. Она является признаком воспалительного процесса, нарушения кислотности, неправильной работы ЖКТ. При гастрите с повышенной кислотностью изжога появляется сразу после употребления раздражающей пищи. Человек хуже себя чувствует натощак. Присутствует тошнота, боль в области эпигастрии, слабость. При данном виде гастрита основная задача диеты – снизить уровень кислотности.
Реже изжога появляется при низком содержании соляной кислоты. Затрудняется пищеварение из-за недостаточного количества расщепляющих ферментов. Отсюда появляется тяжесть в желудке после еды, сдавленность, переполненность, запор. Диета необходима, чтобы повысить кислотность, нормализовать пищеварение.
Питание при повышенной кислотности
При активной выработке соляной кислоты запрещается кушать наваристые бульоны мясные, рыбные, грибные, грубую пищу, специи, полуфабрикаты быстрого приготовления, колбасы. Составлять меню на каждый день нужно из списка разрешенных ингредиентов. Также, нужно придерживаться определенных правил приготовления.
- Первые блюда. Готовят супы-пюре с добавлением сливочного масла. Суп на мясном бульоне допускается, но воду сразу после закипания сливают, заливают новую. Мясо не должно быть слишком много, чтобы суп получился не сильно наваристым. По такому же принципу готовят рыбный суп. В качестве засыпки используют вермишель, гречку, рис, овсянку, манную крупу. Солить можно, специи не используют, приправляют свежей зеленью – укроп, петрушка, лук. Разрешается варить молочные супы с добавлением небольшого количества сахара.
- Салаты, закуски. Овощи – капуста, огурец, помидор, болгарский перец, лук, морковь, свекла. В первые дни обострения гастрита разрешается только картофель, лук, свекла, морковь. По мере исчезновения болезненной симптоматики вводят другие овощи. Салат приправляют растительным маслом. В качестве закусок, перекусов используют твердый сыр, нежирный творог, йогурт, сливки, бутерброд с рыбой, ветчиной, омлет, вареное яйцо.
- Фрукты, ягоды. В стадии ремиссии разрешается кушать любые, при обострении запрещаются кислые фрукты, ягоды, виноград, слива, вишня, клубника, малина. От таких ингредиентов повышается уровень кислотности. Нейтральный фрукт – банан, киви.
- Напитки. Негазированная минеральная вода, зеленый чай, компот из сухофруктов, чай из лекарственных трав, морс, кисель, теплое молоко.
- Хлебобулочные изделия. Белый подсушенный хлеб, хлебцы, сухое печенье, крекер, сушка, соломка, бублики.
- Десерт. Творожное суфле, йогурт домашнего приготовления, молочный коктейль, курага, изюм, финики, чернослив.

Список разрешенных блюд, на самом деле, чрезвычайно широк. Блюда можно разнообразить каждый день. Основное правило – не использовать раздражающей пищи. Через несколько недель диетического питания организм учится функционировать по-другому, свободно переваривает пищу, обеспечивает полноценное поступление питательных компонентов, увеличивает энергетический потенциал. В дальнейшем человек ощутит разницу влияния полезной пищи и вредной по самочувствию. Диетическое питание станет основой здоровой жизни.
Разрешенные продукты
- Говядина;
- Нежирная свинина;
- Крольчатина;
- Индейка;
- Курица;
- Баранина;
- Язык говяжий;
- Вареная колбаса;
- Молочные сосиски;
- Ветчина;
- Морская, речная рыба с нежирным мясом;
- Цельное молоко;
- Сливки;
- Сметана;
- Творог;
- Твердый сыр;
- Йогурт;
- Яйца куриные, перепелиные;
- Каша – гречка, рис, овсянка, манная крупа;
- Вермишель, макароны;
- Пшеничный хлеб высшего сорта;
- Тосты из батона;
- Крекер;
- Сушка;
- Соломка;
- Песочное печенье;
- Картофель;
- Морковь;
- Свекла;
- Капуста, особенно квашеная;
- Лук;
- Петрушка;
- Укроп;
- Тыква;
- Кабачки;
- Огурцы;
- Помидоры, если нет изжоги;
- Яблоко сладкое зеленое;
- Земляника;
- Банан;
- Киви;
- Курага;
- Изюм;
- Чернослив;
- Финики;
- Арбуз;
- Дыня;
- Семечки подсолнечника, тыквы;
- Орехи;
- Сливочное масло, растительное, оливковое;
- Негазированная минеральная вода;
- Зеленый чай;
- Компот из сухофруктов;
- Морс;
- Кисель;
- Морковный сок;
- Чай из лекарственных трав;
- Родниковая либо фильтрованная вода.

Из мяса рекомендуется готовить заливное, котлеты, пельмени, голубцы, тушить с овощами. После исчезновения неприятной симптоматики разрешается кушать в небольшом количестве варенье, мед, конфеты, шоколад, допускается бокал вина, рюмка коньяка.
Меню на каждый день
Составлять рацион можно каждый вечер либо написать меню сразу на неделю. Пример правильного питания представлен в таблице. Блюда представлены для пятиразового питания – завтрак, второй завтрак, обед, ужин, второй ужин. Допускается еще один перекус между обедом и ужином. Согласно данной схеме кушать нужно каждых 2 часа начиная с 8 утра. Последний прием пищи в 18.00.
| Понедельник | Зеленый чай, печенье. |
| Вареники с творогом со сметаной. | |
| Суп на курином бульоне с овощами, вермишелью. Картофель с котлетой, огурцом. Чай. | |
| Салат винегрет. | |
| Йогурт. | |
| Вторник | Омлет с зеленью, компот. |
| Пельмени со сметаной либо сливочным маслом, кисель. | |
| Суп с гречневой крупой. Рис с рыбой. Салат из капусты. | |
| Молочная манная каша. | |
| Банан. | |
| Среда | Бутерброд с маслом, сыром, ветчиной. Чай зеленый. |
| Яблоко сладкое. | |
| Суп с рисом. Вермишель с мясом курицы. Овощная нарезка. Компот. | |
| Творожная запеканка. | |
| Кефир. | |
| Четверг | Творог с курагой, изюмом. Чай мятный. |
| Печенье крекер, компот. | |
| Суп с вермишелью. Голубцы. Молоко. | |
| Оладьи из кабачков. | |
| Сырники со сметаной. | |
| Пятница | Овсяные хлопья. Чай зеленый. |
| Тост со сливочным маслом, сыром. | |
| Суп овощной с вермишелью. Картофель с котлетой. Салат со свеклы, моркови. | |
| Манная каша. | |
| Йогурт, банан. | |
| Суббота | Вареное яйцо, кефир. |
| Бутерброд с мясом красной рыбы. | |
| Суп с гречкой, вермишель с мясом. Салат овощной. | |
| Винегрет. Чай. | |
| Молоко теплое. | |
| Воскресение | Овсяные хлопья, зеленый чай. |
| Сушка, компот. | |
| Картофельный суп-пюре. Плов. Чай мятный. | |
| Творожное суфле с земляникой. Йогурт. | |
| Минеральная вода. |
Меню приблизительное, можно корректировать. При необходимости составляют подобное расписание на следующую неделю. Со временем, человек изучит все разрешенные, запрещенные продукты, будет корректировать питание исходя из собственных ощущений.
Запрещенные ингредиенты при повышенной кислотности
Не следует употреблять продукты, которые затрудняют пищеварение, раздражают слизистую желудка, вызывают брожение, усиливают выработку желудочного сока.
- Кофе;
- Крепкий чай;
- Лимон;
- Апельсин;
- Грейпфрут;
- Мед;
- Чеснок;
- Шоколад;
- Мороженое;
- Квас;
- Варенье;
- Джем;
- Крем;
- Сдобные булочные изделия;
- Торты;
- Орехи в большом количестве;
- Специи;
- Пшено;
- Перловка;
- Кукуруза;
- Горох;
- Арахис;
- Виноград;
- Слива;
- Вишня;
- Крыжовник;
- Смородина;
- Консервы;
- Жирное мясо;
- Печень;
- Утка;
- Гусь;
- Жирная свинина;
- Копчености;
- Рыба соленая;
- Сало;
- Паштеты, рыбные консервы;
- Тушенка;
- Алкоголь;
- Пиво;
- Газированные напитки;
- Энергетики;
- Какао;
- Майонез;
- Кетчуп;
- Горчица;
- Перец.

Запрещается переедать, но и не следует голодать больше 1 дня в неделю. Нужно четко придерживаться режима питания, тщательно пережевывать пищу.
Диета при гастрите с пониженной кислотностью
Заболевание характеризуется отрыжкой, изжогой, тошнотой, вздутием живота, нарушением дефекации. Симптоматика появляется вследствие недостаточного переваривания пищи. Соляная кислота – основной компонент, расщепляющий еду, при ее недостатке нарушается работа пищеварительного тракта. Основная задача диетического питания – стимулировать выработку желудочного сока, облегчить процесс переваривания еды. Официально диета представлена под номером 2. Отличается повышенным содержанием продуктов с кислым вкусом.
Особенности диеты:
- Разрешается готовить наваристые овощные, мясные, рыбные, грибные бульоны.
- Рекомендуется кушать фрукты, ягоды со сладко-кислым вкусом, особенно цитрусовые. А также пить соки – яблочный, виноградный, апельсиновый.
- В небольшом количестве нужно кушать соленые огурцы, помидоры.
- Кисломолочная продукция при нарушении пищеварения является обязательной, но при низкой кислотности нужно употреблять кефир, ряженку, творог, холодное молоко с медом.
В первые дни обострения гастрита блюда рекомендуется перемалывать, измельчать, протирать через сито. После нормализации состояния просто тщательно пережевывать.
Питание при пониженной кислотности
Основное правило – составить рацион, придерживаться режима. Кушать нужно небольшими порциями до 6 раза за день.
- Первые блюда. Наваристые овощные, мясные супы. Рекомендуется капустный, зеленый борщ со щавелем, щи, рыбная уха. В первые дни блюда измельчают, кушают в виде пюре. Приблизительно с третьего дня терапии можно употреблять в обычном виде. Борщи, супы разрешается приправлять сметаной.
- Вторые блюда. Разрешаются каши – гречка, рис, овсянка. Изначально готовят на воде с добавлением сливочного масла, затем на молоке. Кашу используют в качестве гарнира, подают вместе с отварным, тушеным мясом, котлетами, рыбой. Рекомендуется картофельное пюре, рагу, голубцы.
- Салаты, закуски. Готовят из свежих либо отварных овощей. Рекомендуется винегрет, квашеная капуста, салат из свежей свеклы, яблок, орехов, зелени. Приправляют растительным маслом. Разрешаются бутерброды с ветчиной, сыром, запеченное отварное мясо курицы, индейки, говядина, нежирная свинина. Рекомендуется готовить запеканки, котлеты, фрикадельки.

- Десерт. Сырники, вареники со сметаной, творожное суфле с ягодами, сухофруктами, блинчики, мед, варенье, йогурт домашнего приготовления, ряженка, сливки, фруктовые салаты, соки, коктейли.
- Хлебобулочные изделия. Черный хлеб грубого помола, хлебцы, печенье крекер, песочное,
- Напитки. Разрешается зеленый, черный чай, какао, компот, кисель, морс, в небольшом количестве вино, минеральная, родниковая вода.
Все блюда должны быть комфортной температуры, чтобы облегчить переваривание. Не допускать переедания. Через неделю терапии можно включать в рацион в разумных дозах шоколад, конфеты, мороженое, пирожное, квас и другие продукты, которые не разрешалось кушать в период обострения гастрита. Окончательно нужно отказаться от некачественной пищи, продукции с содержанием ГМО, химических красителей, консервантов, усилителей вкуса.
Разрешенные продукты при низкой кислотности
Список ингредиентов довольно большой, лечебная диета не будет монотонной, надоедливой, невкусной. Через несколько дней правильного питания организм начинает функционировать по-другому. Со временем такая диета станет привычным питанием, чем противостоит появлению обострений.
Разрешается:
- Молоко;
- Мед;
- Лимон;
- Апельсин;
- Грейпфрут;
- Абрикос;
- Вишня;
- Черешня;
- Малина;
- Клубника;
- Яблоко;
- Груша;
- Персик;
- Смородина;
- Банан;
- Ряженка;
- Кефир;
- Творог;
- Твердый сыр;
- Варенье;
- Кисель;
- Компот;
- Сок фруктовый, овощной;
- Курица;
- Индейка;
- Говядина;
- Вареная колбаса;
- Сосиски;
- Нежирная свинина;
- Рыба;
- Гречка;
- Рис;
- Овсянка;
- Манная крупа;
- Тыква;
- Свекла;
- Морковь;
- Кабачки;
- Баклажаны;
- Капуста;
- Картофель;
- Лук;
- Укроп;
- Петрушка;
- Помидоры;
- Огурцы;
- Хлеб черный;
- Хлебцы;
- Батон вчерашний;
- Крекер;
- Песочное печенье;
- Сметана;
- Йогурт домашнего приготовления;
- Какао;
- Минеральная вода;
- Зеленый, черный чай;
- Родниковая вода:
- Орехи;
- Сухофрукты;
- Яйцо куриное, перепелиное.

В период ремиссии из алкогольных напитков разрешается в небольшом количестве вино, коньяк, качественное нефильтрованное пиво, квас.
Меню на каждый день
Составлять рацион можно каждый вечер на следующий день либо написать список блюд и необходимых ингредиентов на неделю. Со временем такая необходимость в записях отпадет, когда все разрешенные, запрещенные продукты будут хорошо изучены. Примерное меню на неделю представлено ниже.
| Понедельник | Яйцо всмятку. Зеленый чай. |
| Кефир. Печенье крекер. | |
| Суп овощной на курином бульоне с вермишелью. Гречневая каша с котлетой на пару. Компот. | |
| Блинчики с творогом, сметаной. | |
| Яблоко. | |
| Вторник | Овсянка с медом, орехами, сухофруктами. Чай черный. |
| Банан. | |
| Борщ капустный. Картофель, запеченный с овощами, куриное мясо. Чай. | |
| Голубцы. Молоко с медом. | |
| Йогурт. | |
| Среда | Бутерброд с маслом, красной рыбой. |
| Сырники со сметаной. | |
| Борщ со щавелем, зеленью, яйцом. Чай черный. | |
| Молочная рисовая каша. Компот. | |
| Кефир. | |
| Четверг | Каша гречневая со сливочным маслом. Зеленый чай. |
| Омлет с зеленью, овощной нарезкой. Компот. | |
| Суп на мясном бульоне с гречкой. Вермишель с котлетой, салатом из овощей. Чай. | |
| Блинчики с творогом. Компот. | |
| Сок фруктовый. Печенье. | |
| Пятница | Манная каша. Чай зеленый. |
| Бутерброд с ветчиной, сыром. Чай черный. | |
| Рыбный суп либо щи. Картофельное пюре с тушеным мясом. Капуста квашеная. Молоко с медом. | |
| Вареники с картофелем, сметаной. | |
| Йогурт. | |
| Суббота | Яйцо всмятку с зеленью, Чай. |
| Печенье крекер. Сок. | |
| Суп с вермишелью. Плов. Салат овощной. Чай. | |
| Творожная запеканка. Компот. | |
| Банан. | |
| Воскресение | Овсяные хлопья с молоком. Какао. |
| Бутерброд с ветчиной, сыром. Чай. | |
| Борщ капустный. Картофельное пюре, сосиска, салат. Чай. | |
| Молочный суп с вермишелью. | |
| Кефир либо ряженка. |
Продолжать диету нужно до исчезновения неприятной симптоматики, улучшения самочувствия. Придерживаться правильного питания нужно постоянно для предотвращения рецидивов.
Запрещенные продукты при пониженной кислотности
Необходимо полностью отказаться от вредных привычек, на время ограничить употребление кофе, шоколада, некоторых других продуктов. После исчезновения болезненной симптоматики кушать продукты из запрещенного списка разрешается в ограниченном количестве.
Не разрешается:
- Алкоголь;
- Сладкое зеленое яблоко;
- Морковный сок;
- Жирная свинина, рыба;
- Печень;
- Утка;
- Гусь;
- Жареная речная рыба;
- Булочки;
- Торты;
- Пирожное;
- Мороженое;
- Мармелад;
- Конфеты;
- Крыжовник;
- Виноград;
- Редис;
- Репа;
- Кукурузная крупа;
- Перловка;
- Пшено;
- Консервы;
- Тушенка;
- Квас;
- Газированные напитки;
- Пиво;
- Кофе на голодный желудок;
- Полуфабрикаты;
- Майонез;
- Кетчуп;
- Горчица;
- Специи;
- Чипсы;
- Сухарики, орешки с усилителями вкуса;
- Свежий хлеб.

Правильно составленная диета способствует быстрому выздоровлению, нормализует функционирование пищеварительных органов, предотвращает рецидивы.
Диета при панкреатите
Заболевание поджелудочной железы нарушает выработку желудочного сока, который необходим для полноценного переваривания пищи. В результате правильной работы поджелудочной железы организм получает все необходимые полезные компоненты, повышает энергетический потенциал. При нарушении функционирования органа снижается иммунитет, ухудшается общее самочувствие, наступает авитаминоз, происходит сбой функционирования всего ЖКТ.
Диетическое питание при панкреатите исключает жирную, жареную пищу, продукты с содержанием грубой клетчатки. Максимально употребляют белковую пищу, минимизируют жиры, углеводы. Необходимо снизить к минимуму употребление сахара, ограничить соль, отказаться от специй. В стадии обострения кушать надо небольшими порциями до 6 раз в сутки. Последний прием за 2 часа до сна. В период ремиссии нужно также следить за режимом и правильностью питания, чтобы не допустить рецидива.
При панкреатите нарушается уровень кислотности, появляется изжога, отрыжка, вздутие, боль в области пупка, животе. Из-за накопления токсинов происходит самоотравление организма со всеми неприятными симптомами интоксикации – тошнота, слабость, головокружение, головная боль, снижение трудоспособности, нарушение сна и др.
Питание в острой фазе
В период обострения первых 2 дня больному прописывают голод. Разрешается пить негазированную минеральную воду, преимущественно Боржоми, отвар шиповника. За один раз выпивают 1 стакан жидкости, в течение суток выпивают не менее 1,5 л. На третий день лечения разрешают низкокалорийные блюда без соли, сахара, жиров, специй. Запрещаются продукты, стимулирующие выработку желудочного сока, вызывающие газообразование.
Блюда готовят на пару, варят, тушат. Перед подачей остужают до комфортной температуры. Измельчают, перетирают через сито. После исчезновения болезненной симптоматики употребляют продукты без измельчения, но тщательно пережевывают. Диета при панкреатите соблюдается от 1 месяца до 6.
Диета в стадии ремиссии
После стихания симптомов переходят на жидкие каши, супы, овощное пюре, отварное либо запеченное мясо. В небольшом количеств включают сахар, соль, варенье, сдобу, мед, шоколад, пирожное, мороженое, кисломолочную продукцию. Категорически запрещается алкоголь, любой уксус.
Разрешенные, запрещенные продукты
Диета при панкреатите практически не отличается от питания при гастрите с повышенной кислотностью. В большинстве случаев эти две формы болезни связаны между собой. Разрешаются:
- Нежирные сорта мяса – свинина, говядина, курица, индейка, крольчатина, баранина.
- Крупы – рис, гречка, манная крупа, овсянка.
- Овощи – картофель, капуста, огурец, помидор, кабачки, тыква, лук, морковь. Используют в свежем виде, тушенном, вареном.
- Рыба нежирных сортов отварная, печеная, тушеная.
- Хлеб белый, вчерашний.
- Печенье пресное.
- Варенье в ограниченном количестве.
- Кисель, компот, минеральная вода негазированная, отвар шиповника, зеленый чай.
- Молоко, йогурт, нежирный творог, кефир.
- Спелые фрукты, сухофрукты.
- Орехи в небольшой дозе.
- Растительное, сливочное масло.

Полностью исключить:
- Щавель;
- Алкоголь;
- Какао;
- Кофе;
- Сладкие фруктовые соки;
- Газированные напитки;
- Субпродукты;
- Копчености;
- Сало;
- Рыбу жареную;
- Майонез;
- Кетчуп;
- Горчицу;
- Специи;
- Грибы;
- Бобовые;
- Сдобные булочные изделия;
- Шоколад;
- Банан;
- Финики;
- Инжир;
- Виноград;
- Мороженое;
- Вареные вкрутую яйца, жареный омлет.
При панкреатите нужно придерживаться диетического питания всегда, хотя в стадии ремиссии диета не настолько строгая.
Диета при язве двенадцатиперстной кишки
Лечебное питание преследует несколько целей – снизить нагрузку на пищеварительные органы, предотвратить дальнейшее раздражение слизистой, снизить выработку соляной кислоты. Вся пища в период обострения подается комфортной температуры от 15 до 60 градусов, в измельченном, перетертом виде. Не допускается переедание, последний прием пищи должен быть за 2 часа до сна. Перерыв между приемами пищи до 3 часов.
Разрешенные продукты:
- Булочки на воде, печенье пресное, крекер несоленый, хлеб подсушенный.
- Молоко, йогурт, простокваша, кефир, сметана, сливки, нежирный творог, сыр твердых сортов. Молочные каши, пудинги, запеканки.
- Сливочное масло, растительное – оливковое, подсолнечное.
- Яйца всмятку либо омлет на пару.
- Супы на ненаваристом овощном, мясном бульоне. В качестве засыпки используют рис, гречку, овсяную, манную крупу, мелкую вермишель.
- Мясо – нежирная свинина, телятина, говядина, крольчатина, индейка, курица. Блюда готовят на пару, отваривают, запекают. Рекомендуется мясо употреблять в виде фарша – котлеты, тефтели, рулеты, фрикадельки, мясное пюре.
- Рыба нежирная.
- Овощи употребляют в протертом виде сырыми либо печеными. Разрешается картофель, морковь, лук репчатый, свекла, огурец, помидор. Капуста под запретом.
- Фрукты спелые, соки.
- Чай зеленый, черный с молоком, напитки на травах, компоты, минеральная негазированная вода.

Запрещенные продукты:
- Крепкие овощные, грибные, рыбные, мясные бульоны.
- Жареная, соленая, острая, жирная пища.
- Копчености, консервы, колбаса.
- Сало, жирная свинина, утка, гусь.
- Пряности, специи, маринады, уксус.
- Алкоголь, пиво, квас.
- Кислые фрукты, ягоды и их соки.
- Сдобные булочки, свежий хлеб, мороженое, пирожное, торты, мармелад, конфеты.
- Шоколад, орехи, семечки.
Обязательно нужно следить за режимом питания, не разговаривать во время еды, кушать не спеша, тщательно пережевывать. Соблюдение диеты является обязательным условием скорейшего выздоровления, предотвращения рецидива.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о правильном питании и диете при гастрите для разных форм заболевания в комментариях, это также будет полезно другим пользователям сайта.
«У меня хронический гастрит. Уже 5 лет постоянно сижу на диете, ничего себе лишнего не позволяю. С одной стороны – здоровое питание всегда приветствуется, с другой – небольшое отступление от нормы, последует обострение. Часто гастрит дает о себе знать после приема медикаментов, праздничного застолья. При обострении первую неделю кушаю супы на курином бульоне, кашу, кисломолочную продукцию, пью лекарственный чай»
Ирина.
«При любом заболевании ЖКТ диета практически одинаковая, корректируют только в зависимости от характера стула – диарея, запор, кислотности. От изжоги мне всегда помогает молоко теплое, тошнить перестает после творога с зеленым чаем либо мятным. Утром кушаю бутерброд с маслом, ветчиной. Больше ничего не хочется. Вечером обязательно йогурт домашнего приготовления»
Наталья.
Видео
ogkt.ru
Питание при гастрите — меню и рецепты
Современный человек живет в своеобразном и очень быстром темпе, часто пребывая в стрессовых ситуациях, что оказывает негативное влияние на состояние иммунной системы и провоцирует развитие разнообразных заболеваний, связанных с работой желудочно-кишечного тракта. Особого внимания заслуживает питание при гастрите, которое поможет облегчить состояние больного и ускорить выздоровление.
Статьи по темеПитание при обострении гастрита с повышенной кислотностью
При гастрите, сопровождающемся повышенной кислотностью, в основе диетического питания лежит полное исключение из ежедневного рациона продуктов, способных спровоцировать увеличение количества вырабатываемого желудочного сока. Обязательно нужно соблюдать несколько принципов питания, если было определено данное заболевание:
- Принимать пищу необходимо минимум 6 раз за день, между каждой трапезой перерыв не должен быть больше 3 часов.
- За день нужно выпивать минимум 6 стаканов простой воды.
- Больной не должен употреблять холодную либо горячую пищу.
- Чтобы при гастрите не появлялась изжога, необходимо тщательно пережевывать каждый кусочек пищи.
- Категорически запрещено питаться на ходу, нужно навсегда забыть про еду быстрого приготовления (разнообразные фаст-фуды).
- Практически вся употребляемая пища должна проходить термическую обработку – идеально подходит блюдо, которое будет приготовлено на пару, разрешено запечь мясо (подойдет говядина).
- Питание при диагностировании заболевания гастрит запрещает все твердые фрукты, а также овощи и мясо нужно перед употреблением протереть либо измельчить.


При гастрите, сопровождающемся повышенной кислотностью, ежедневное питание может включать следующие продукты:
- Супы с фрикадельками, макаронами, крупами (бульон, на котором будете готовить, должен быть слабым).
- Протертые блюда из мяса, рыбы, птицы (готовить нужно путем отваривания, тушения, запекания либо на пару).
- При гастрите питание разрешает молочные продукты, сыр (диетический, неострый).
- Сладкие, мягкие фрукты в сыром, запеченном либо протертом виде.
- Ветчина, сосиски, колбаса (только диетический продукт).
- Копченая, нежирная рыба.
- При гастрите полезны макароны и крупы (только хорошо проваренные).
- Хлеб (несвежий, подойдет вчерашний либо слегка просушенный).
- Масла растительные.
- Масло (сливочное, топленое).
- Ягоды (только сладкие).
- Желе, муссы и суфле.
- Какао и слабый кофе.


При гастрите, если определен повышенный уровень кислотности, ежедневное питание должно исключать следующие продукты:
- Разнообразные газированные напитки, алкоголь.
- Свежий хлеб, сладкая выпечка.
- Крепкий чай, любые кофейные напитки.
- Горчица, хрен, острые специи, соусы, пряности.
- Бобовые.
- При гастрите запрещены любые кондитерские изделия, если во время их приготовления использовался жирный крем.
- Сыр (сюда относятся твердые сорта).
- Мороженое, шоколад.
- Фрукты, обладающие твердой, жесткой кожицей, запрещены при гастрите.
- Лук, редис, капуста, репа, жареный и жирный картофель.
- Яйца жаренные под строгим запретом при гастрите.
- Сало, а также жирные сорта мяса и рыбы не могут входить в рацион на каждый день при гастрите.


С пониженной кислотностью
Как правильно питаться при гастрите, который сопровождается пониженной кислотностью? Главный режим питания такой же, как и в случае заболевания, проходящего с повышенным уровнем кислотности. Однако, есть одно серьезное отличие – число трапез. В этом случае рекомендуется делать — 1 перекус и 3 основные приемы пищи. При диагностировании гастрита с пониженной кислотностью, ежедневное питание может содержать следующие продукты:
- Белый хлеб (подсушенный либо черствый), сухарики.
- Белый перец, корица, соль, сок лимона (как приправы).
- Макаронные изделия, крупы.
- Сыры, молочные продукты.
- Яйца, приготовленные практически в любом виде (исключение составляет только жареная яичница).
- Измельченное мясо, рыба.
- Фрукты в запеченном виде, желе, муссы.
- Колбаса, постная ветчина, рыба (нежирные сорта).
- Масла растительные.
- Масло сливочное.
- Натуральные соки, термически обработанные фрукты.
- Овощи (протертые, отваренные).


При гастрите, сопровождающемся пониженной кислотностью, ежедневное питание должно исключать следующие продукты:
- Сырой редис, капуста, брюква, редька, репа.
- Жареный картофель.
- Хлеб (отрубной, ржаной, свежий).
- Мясо, рыба жирных сортов.
- При гастрите запрещен твердый, острый сыр.
- Бобовые.
- Фрукты с плотной кожурой оказывают большую нагрузку на желудок, поэтому их нельзя употреблять при гастрите с пониженной кислотностью).
- Уксус, горчица, все острые приправы.
- Мороженое, шоколад.
- Алкоголь, сладкие газированные напитки категорически запрещены при гастрите.
Если употреблять приведенные выше продукты (разрешенного списка) при гастрите, протекающем с пониженной кислотностью, уже через неделю такая диета дает первые положительные результаты – появляется чувство облегчения, больше не беспокоит изжога и другие неприятные признаки данного заболевания, вы сможете повысить кислотность. Придерживаться такого меню рекомендуется на протяжении нескольких месяцев.


Разрешенные и запрещенные продукты при гастрите и язве желудка
Диета при гастрите и правильное питание при язве желудка имеют схожие принципы. Если наступает обострение заболеваний, нужно отказаться от раздражающих продуктов. В этом случае ежедневное питание может включать следующие продукты:
- Подсушенный либо немного зачерствевший пшеничный хлеб.
- Протертые крупяные либо молочные супы.
- При гастрите и язве разрешены фрикадельки, котлеты, которые будут приготовлены на пару.
- Суфле с нежирной рыбой, птицей, постных сортов мяса.
- Обязательно при гастрите необходимо употреблять нежирное молоко, творог сливки, сметану.
- При гастрите правильное питание подразумевает употребление овсяной, манной, рисовой каши.
- В виде пудингов разрешены овощи (свекла, картофель, кабачки, морковь).


При диагностировании язвы и гастрита, ежедневное питание должно исключать такие продукты:
- Чтобы не раздражать желудок, нужно отказаться от соленого, острого, жирного, жареного.
- При гастрите и язве правильное питание запрещает жирное мясо, консервы, крепкие бульоны, острые соусы, разнообразные маринады.
- Соленые сорта сыра.
- Слоеное тесто запрещено при язве и гастрите.
- Сводится к минимуму употребление соли, ведь она не только задерживает в организме лишнюю воду, но и раздражает слизистую желудка.
- Шпинат, белокочанная капуста, огурцы, щавель, лук.
- Газированные напитки, крепкий кофе категорически запрещены при гастрите и язве.
- Свежий хлеб, сдоба, сладкая выпечка.
- Цельномолочные продукты.
- Виноград.
- Бобовые.
Лечебная диета при атрофическом и эрозивном гастрите
Атрофический гастрит характеризуется сильным истончением определенных областей слизистой желудка, а также снижением численности желез, отвечающих за выделение пищеварительных соков. В результате недостатка ферментов происходит вовлечение в процесс пищеварения клеток, которые к нему не приспособлены. Это приводит к тому, что желудочный сок начинает смешиваться со слизью и препятствует расщеплению, а также дальнейшей переработке пищи.
Эрозивный гастрит – это самая часто встречаемая форма заболевания, главной особенностью которой является поверхностное повреждение слизистой желудка, проявляющееся в виде небольших эрозий. Но ученые так и не смогли точно установить механизм воздействия эрозий (очаги омертвения слизистой около 4 мм в ширину, которые заживают без появления рубца).
Диета при эрозивном и атрофическом гастрите практически одинаковая. Правильное питание помогает значительно облегчить состояние больного и за сравнительно короткий промежуток времени восстановить нормальное функционирование слизистой желудка. Если был диагностирован хронический атрофический гастрит, лечение должно сочетаться с правильным питанием, что помогает восстановить работу ЖКТ (желудочно-кишечного тракта).
Питание при данном заболевании исключает такие продукты:
- Мясо, рыба (все жирные сорта), курица с кожицей, икра, копчености.
- Супы на насыщенном бульоне.
- Свежий хлеб, выпечка.
- Грибы, редька, редис, перец, чеснок.
- Фрукты, ягоды (кислые).
- Газированные сладкие напитки, алкоголь.
- Крепкий кофе.
- Кондитерские изделия, мороженое, а также шоколад.
- Острые соусы, специи.
- Консервы.
При эрозивном и атрофическом гастрите рекомендуется свое питание разнообразить такими продуктами:
- Мясо, рыба (все диетические сорта), курица (только без кожицы).
- Вареные яйца.
- Питание при данном заболевании должно содержать крупяные, овощные супы, приготовленные на слабых куриных, мясных, рыбных бульонах.
- Паровой омлет.
- Слегка подсушенный либо вчерашний хлеб (только без зерен и отрубей).
- При обострении гастрита нужно скушать небольшую порцию слизистой овсянки, приготовленной на молоке примерно за час до основной трапезы.
- Фрукты, ягоды (сладкие).
- Макароны (только хорошо проваренные).
- Молочные продукты (не кислые, средней жирности около 5%).
- Кисель, суфле, муссы.
- Слабый чай, какао.


Меню на неделю и рецепты при остром и хроническом гастрите
При хроническом и остром гастрите стоит придерживаться следующего меню, соблюдать которое вы сможете на протяжении недели, добавляя небольшие изменения:
- Завтрак – суфле с творогом и бананом, которое должно быть приготовлено на пару либо манная каша на молоке, чашечка зеленого чая.
- Обед – суп, сваренный на бульоне с овощами, куриным филе либо фрикадельками или кнели из рыбы (только на пару), чашечка компота с яблоками (протертыми).
- Полдник – чашечка чая (черного) и запеченное с сахаром яблочко.
- Ужин – вареный рис (протертый), мясные запеченные котлетки, пюре с морковкой. Перед сном полезно будет выпить стакан кефира с сухариками либо овсяный отвар, но нельзя нарушать основный рацион.
Одной из разновидностей хронического гастрита является антральный, при котором также нужно соблюдать дробный принцип питания. Главное, питаться правильно. Вы сможете использовать следующий рецепт:
Состав:
- Филе любой нежирной рыбы – 200 г.
- Молотый белый перец – щепотка.
- Соль – щепотка.
- Масло растительное – 45-55 г.
- Морковка – 1 шт.
- Огурец – 1 шт.
- Мука – 45-55 г.
- Молоко – 100 г.
- Белый хлеб – 2 кусочка.
Приготовление:
- Филе рыбы нарезаем маленькими кусочками, потом пропускаем через мясорубку несколько раз. Измельчая рыбу второй раз, добавляем немного хлеба, заранее замоченного в молоке.
- Взбиваем с солью яйцо и смешиваем с готовой рыбной массой, приправляем слегка перчиком.
- Формируем котлетки из рыбной массы, обваливаем со всех сторон в муке.
- На протяжении 10 минут готовим котлетки на пару с каждой стороны.
- Огурцы и морковку нарезаем тонкими кружочками либо полосками и подаем с готовыми котлетками.


Детское питание при ЖКТ
Детский рацион при проблемах с желудочно-кишечным трактом (гастрите) имеет определенные отличия от взрослого питания. В большем количестве растущий организм должен получать витамины и другие ценные минералы, поэтому необходимо ребенку регулярно давать специальные БАДы (после разрешения врача). Нужно строго соблюдать правильный питьевой режим и не допускать «еды на ходу».
Полезно давать компоты и отвары, злаки, относящиеся к числу полезных углеводов, но не оказывающие раздражающего действия на слизистую желудка. Рекомендуется разнообразить ежедневное питание ребенка манной кашей, гречневой крупой, крем-супом из шпината и брокколи, супом-пюре из тыквы. Сладости нужно заменить бананами (сушеными), различными сухофруктами, вареными яблоками (протертыми), клубникой.
Узнайте больше рецептов блюд для меню при гастрите.
Внимание!Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
Диета при гастрите желудка — меню на неделю, рецепты
Неправильное или нерегулярное питание, курение, стрессы и алкоголь рано или поздно приводят к гастриту. Это воспаление слизистой оболочки желудка, сопровождающееся ноющей или острой болью, вздутием, отрыжкой, тошнотой или рвотой. У заболевшего наблюдается отсутствие аппетита, и, как следствие, потеря веса. Существуют разные виды этого заболевания, поэтому диета при гастрите желудка назначается в зависимости от стадии. Самая строгая – назначается врачом при острой стадии болезни, а при ремиссии разрешается рацион расширить.
Статьи по темеЧто можно есть при гастрите
Диета будет разной при повышенной или пониженной кислотности. Концентрация секрета будет определена врачом во время обследования. Если кислотность желудка повышена, то нужно придерживаться трех принципов:
- Механического. Когда нельзя есть жареные на масле продукты, грубую клетчатку (отрубной хлеб, мюсли, репу, брюкву, жилистое мясо, редиску).
- Химического. Следует убрать из рациона газированную воду, алкоголь, цитрусовые в любом виде, кофе, белокочанную капусту, насыщенные мясные или рыбные бульоны, а также черный хлеб. Эти продукты сильно возбуждают желудочную секрецию.
- Термического. Холодная и горячая еда недопустима, ведь она раздражает пищевод, надолго задерживаясь в желудке. Оптимальная температура продуктов варьируется от 15 градусов до 60.
В рацион болеющего гастритом с повышенной кислотностью должно входить нежирное мясо, речная рыба, молоко, яйца всмятку или омлет, морепродукты, каши. Разрешаются овощи: томаты без кожуры, тыква, кабачок, картофель, спаржа, шпинат, зелень, морковь, свекла, а также сладкие фрукты в протертом или вареном виде. В умеренном количестве во время диеты допускается мед, зефир, пастила, сахар, некрепкий чай и какао.
При гастрите с пониженной кислотностью нужно стимулировать выработку желудочной кислотности. Поэтому важно кушать в спокойной обстановке, тщательно пережевывать (30 секунд каждый кусочек), а прием пищи не должен быть короче, чем 30 минут. Секрецию отлично стимулирует минеральная слабогазированная вода, которую следует пить перед каждым приемом пищи во время диеты. Фрукты надо принимать с основной едой, а не для перекусов и выбирать их без грубых волокон: запеченные яблоки, груши без кожи. Из овощей замечательно подходят брокколи, морковь и цветная капуста.
Повышенная кислотность | Пониженная кислотность |
|---|---|
Нежирное мясо | Те же продукты, что и с повышенной кислотностью |
Во время диеты допускаются нежирные сорта мяса, к примеру, кролик или телятина. Кисломолочные продукты разрешаются в любом виде, но молоко врачи не рекомендуют. Запрещены продукты те же, что и при гастрите с повышенной кислотностью желудка: выпечка, шоколад, жареная или острая пища, алкоголь, недозрелые овощи или фрукты, растительные, животные жиры, уксус.
Меню на неделю при гастрите в период обострения
Диета при обострении гастрита сложная, ведь она должна быть щадящей и, вместе с тем, полноценной. Пища нуждается в варке и измельчении, а питание – в регулярности и частоте. Когда больной на диете, промежуток между едой не должен быть больше трех часов, а объем пищи желудку нужен небольшой, для лучшего переваривания. Последний в сутках прием пищи лучше усваивается примерно за 3-4 часа до сна.
В первый день, когда произошло обострение гастрита, от пищи лучше отказаться совсем. Допустима вода без газа или слегка теплый слабый чай. На второй день уже допускается включение жидких каш, жидкое картофельное пюре, киселя, яйца всмятку или некрепкий овощной суп. Жиры во время обострения гастрита добавлять в пищу запрещено, так как они медленно расщепляются, что способствует увеличению секреции.


Примерное меню на неделю при обострении гастрита желудка:
В понедельник и среду:
- Завтрак: жидкая овсяная каша, компот.
- Второй завтрак: сырники на пару.
- Обед: картофельное пюре, овощной суп с сухариками, отварная рыба, компот.
- Полдник: слабый чай, галетное печенье.
- Ужин: мясные котлеты, макароны, чай.
Во вторник, четверг, субботу:
- Завтрак: запеченные яблоки, сырники, компот.
- Второй завтрак: кисель.
- Обед: овощной бульон, рыба на пару, негазированная минеральная вода.
- Полдник: несладкий чай, сухарики.
- Ужин: творожная запеканка, желе.
В пятницу, воскресенье:
- Завтрак: яйцо всмятку, компот.
- Второй завтрак: сырники, чай.
- Обед: перетертое овощное рагу, картофельный суп-пюре, кисель.
- Полдник: кефир, сухарики, фруктовое пюре.
- Ужин: каша, отварная рыба, отвар шиповника.
Лечебная диета №1 при гастрите и язве желудка
Диета №1 считается жесткой из-за своей задачи – помощи в восстановлении пищеварительного тракта. Ее назначают после периода обострения гастрита, при язве двенадцатиперстной кишки или как лечебное питание при язве желудка. Всю еду требуется варить, готовить на пару или запекать в духовке без корочки. Употребление соли следует ограничить, ведь она раздражает слизистую желудка, а также задерживает воду в организме. Диета №1 предполагает дробный прием пищи (до 6 раз) в малом количестве, а калорийность блюд не должна превышать 3000 калорий в сутки.


В рамках диеты приветствуются овощные супы с небольшим добавлением овощей, вермишели или риса. Разрешаются негрубые и постные сорта мяса, рыба. От мягкого ржаного хлеба людям с гастритом или язвой желудка следует отказаться совсем, а употреблять только сухари или сильно подсушенный хлеб. Исключены рыбные, грибные, мясные бульоны и отвары, а также окрошка, борщи, щи. Нельзя употреблять копчености, соленую, жирную рыбу, консервы. Допускаются молокопродукты: некислый творог, простокваша, нежирные сливки и молочные супы.
Питание при атрофическом гастрите
Сложность диагностики атрофического гастрита заключается в незаметной первой стадии заболевания. Единственным симптомом такого гастрита бывает отрыжка с неприятным запахом после употребления жареной или жирной пищи. Атрофический гастрит нередко сопровождает сонливость, ломкость волос, хрупкость ногтей, слишком жирная или слишком сухая кожа, заеды.
При диете во время атрофического гастрита желудка нужны гастрономические ограничения. Нельзя есть черный хлеб, выпечку, сало, копчености, грибы, бобовые, консервы, сырые фрукты и овощи, алкоголь, газированную воду, молоко. Пища в обязательном порядке должна готовиться на пару, подвергаться варке или приготовлению в духовом шкафу. Поваренную соль лучше заменить морской.
Основу диеты при атрофическом гастрите желудка составляют следующие продукты:
- супы-пюре;
- каши;
- отварное и измельченное нежирное мясо, язык, ветчина;
- растительное, сливочное масло;
- нежирные кисломолочные продукты, яйца;
- пресный хлеб, сухари;
- ягоды, овощи, фрукты, подверженные термической обработке;
- мармелад, мед, желе, муссы и кисели.


Диетическое меню при хроническом и эрозивном гастрите
Эрозивный гастрит – это первая стадия язвы желудка, поэтому этот недуг считается очень серьезным. Характеризуется появлением язв на слизистой желудка, а причин может быть множество: заболевания печени, легких, ожоги, почечная недостаточность и так далее. Диета при эрозивном гастрите строится на нескольких принципах:
- Еда должна быть строгой и щадящей.
- Жидкая, теплая еда в тертом виде без жиров в течение нескольких лет.
- Полный запрет на алкоголь, курение, сырые овощи, крепкие бульоны, газированные напитки, жареные блюда.
- Отдавать предпочтение крупяным супам, кашам, суфле, запеканкам, киселям.
Как правильно питаться и какой придерживаться диеты при эрозивном гастрите, подскажет профессор гастроэнтеролог и доктор Нонна в видео ниже:
Внимание!Иформация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 19.06.2019
sovets.net
Диета при гастрите — подробное описание и полезные советы. Как правильно питаться при гастрите. — Автор Екатерина Данилова

Диета при гастрите — описание и общие принципы
В наше стрессовое время распространены заболевания, связанные с неправильным питанием, быстрой едой, курением и злоупотреблением алкоголем. Прежде всего, это гастрит – воспаление слизистой оболочки желудка, которое сопровождается вздутием и ноющей или острой болью в верхней части живота. Среди распространенных симптомов наблюдаются также тошнота, рвота, отрыжка. Желудок постоянно ощущается как переполненный сосуд, наблюдается отсутствие аппетита и потеря веса. Кроме стрессов и неправильного питания вызвать это заболевание могут также бактерии хеликобактер пилори.
Существует несколько видов гастрита, поэтому и питание у больных может различаться. При остром гастрите диета самая строгая, ремиссия позволяет расширить рацион. Однако любая стадия или вид этого заболевания подразумевают строгий запрет на алкоголь, жареную, жирную и острую пищу. Кроме этого, необходимо воздерживаться от курения. Питание должно быть регулярным, примерно 5-6 приемов пищи в день, еду необходимо тщательно пережевывать.
Диета при гастрите — какие продукты можно употреблять
При гастрите с пониженной и повышенной кислотностью питание будет несколько отличаться.
При повышенной кислотности
Хлебобулочные изделия: хлеб только вчерашней выпечки, пшеничный, сухие бисквиты и печенье, несдобные булочки только 1-2 раза в неделю, пирожки из несдобного теста печеные. Разрешается отваривать вермишель и макароны.
Крупы: желательно варить невязкие и протертые каши на воде или молоке из манной, гречневой и овсяной крупы, а также суфле и пудинги.
Первые блюда: супы из тех овощей, которые разрешены, с добавлением хорошо проваренных круп, заправленные сливочным маслом супы на овощном бульоне из хорошо проваренного мяса или курицы.
Вторые блюда: обезжиренные паровые и отварные блюда. Можно использовать мясо, птицу и некоторые субпродукты: язык, печень.
Яйца: можно употреблять только сваренные всмятку или омлет, приготовленный в пароварке.
Рыба: нежирная, паровая или отваренная в воде.
Овощи и фрукты: сваренные на пару или протертые.
Также разрешено употреблять в умеренных количествах сахар, мед, зефир и пастилу, варенье.
Молочные продукты: некислые, можно готовить блюда из них.
Напитки: чай некрепкий, сок не слишком кислый, какао или кофе на молоке.
При пониженной кислотности
Хлебобулочные изделия: пшеничный хлеб, слегка черствый или подсушенный, использовать муку высшего или 1-го и 2-го сорта. Булочки и пирожки из несдобного теста, пироги с варено начинкой (рис, мясо, рыба, творог, джем, яйца). Вермишель и макароны.
Крупы: варить рассыпчатые каши на воде или с добавлением молока из любых круп. Плов желательно готовить нежирный и без мяса.
Первые блюда: супы на бульонах из мяса, некрепких или с фрикадельками, борщ и щи без кислых продуктов (квашеной капусты, томата, соленых огурцов).
Мясо: нежирное, без сухожилий и кожи, отварное, жареное и печеное. Курица, сосиски и сардельки молочные, язык, фаршированные разрешенными продуктами блинчики.
Рыба: нежирная, сваренная в воде, также можно ее тушить, запекать или обжаривать.
Овощи: вареные, тушеные или запеченные.
Фрукты: использовать только не грубые и не очень кислые сорта, варить компоты и кисели, муссы.
Кисломолочные продукты допускаются не перекисленные, только с нормальной кислотностью, свежее сливочное масло, рафинированное растительное масло, яйца.
Напитки: чай, фруктовые и овощные напитки и соки, разбавленные с водой, какао или кофе с молоком, компоты.
Диета при гастрите — какие продукты нельзя употреблять
При гастрите с повышенной кислотностью перед человеком стоит задача снизить в желудочном соке выделение соляной кислоты. Поэтому нельзя употреблять продукты, которые могут спровоцировать ее избыточное выделение. Это грубая, копченая, соленая, сокогонная и острая пища, маринады, соления и специи.
Исключить из рациона:
Хлеб ржаной и свежий, сдобную и слоеную выпечку.
Крупы: перловая и ячневая, бобовые и пшено.
Бульоны: мясной, рыбный, грибной овощной, окрошку, борщ и щи.
Мясо: жирное, жилистое, консервы.
Рыба: жирная и соленая, рыбные консервы.
Овощи и фрукты: капуста, лук, шпинат, консервированные, квашенные и маринованные овощи, соления и грибы.
Молокопродукты: ограничить мороженое и шоколад, сметану, острый и соленый сыр, молокопродукты с слишком высокой кислотностью.
Яйца: вареные вкрутую и яичницу.
Напитки: газированный, черный кофе, пиво, шампанское, спиртосодержащие, квас.
Так же запрещено употреблять острые приправы: хрен, острые соусы, горчицу и растительные и животные жиры.
Не рекомендуется употреблять любые продукты с уксусом и пересоленные, а также недозрелые ягоды и фрукты, сухофрукты.
При гастрите с пониженной кислотностью
Пониженная кислотность затрудняет переваривание тяжелой пищи, раздражающей слизистую желудка. Диета во многих случаях помогает нормализовать кислотность. Нельзя есть холодные и очень горячие блюда, а также острые и пряные.
Исключить из рациона:
Хлеб и крупы: свежий хлеб из любой муки, мучные изделия.
Крупы: кукурузная, ячневая, пшено, бобовые.
Супы: молочные, гороховый и фасолевый, пшенный.
Мясо и рыба: жирное и с жесткими плевками, ограничить употребление баранины и свинины. Нельзя употреблять копченую и соленую рыбу, консервы в маринаде.
Овощи и фрукты: сырые, квашенные, маринованные и соленые ( огурцы, редьку, лук), а также грибы и чеснок, грубые и сырые фрукты и твердые зерна( малину, красную смородину, крыжовник).
Молоко: сычужный сыр, продукты с высокой кислотностью, ограничить употребление сметаны.
Жир: говяжий, бараний жир, свиное сало.
Острые приправы: перец, хрен, острые и жирные соусы, горчицу, виноградный сок, пиво, квас.
Диета при гастрите — примеры меню
При острых вспышках заболеваний следует обратиться к врачу и обсудить с ним питание. Меню больного гастритом в стадии ремиссии должно предусматривать включение всех необходимых для жизнедеятельности организма компонентов: белков, жиров и углеводов, а также минеральных солей. Первый прием пищи должен быть не слишком обильным, после сна еще выработка пищеварительных соков слегка заторможена. Второй прием пищи через два-три часа после завтрака, затем обед, полдник через два-три часа, ужин примерно в 19 часов. Перед сном можно выпить стакан молока, компота или жидкого киселя, для того, чтобы избежать ночью сосания под ложечкой и дискомфорта в ЖКТ.
Завтрак: манная или рисовая каша, паровая котлета, стакан некрепкого, теплого чая. Также рекомендуется картофельное или морковное пюре, омлет, отварная нежирная рыба и вареные овощи: свекла, цветная капуста.
Второй завтрак: рекомендуется употреблять напитки и бутерброд. Например, стакан компота или жидкого киселя из разрешенных фруктов и ягод (малины или черной смородины, яблок, вишен, слив). Как вариант можно выбрать молочные продукты (стакан молока, однодневной простокваши или свежего кефира, кофе с молоком). Бутерброд: кусочек черствого хлеба со сливочным маслом, докторской колбасой, черносмородиновым или яблочным джемом.
Обед: салат — винегрет с подсолнечным маслом (картофель, свекла, морковь). Овощной суп, также можно включать в рацион молочные супы – вермишелевый или рисовый.
Из мясных продуктов на второе готовятся паровые котлеты из мяса или курицы, рыбные котлеты, отварная нежирная рыба или мясо. Гарнир: картофельное или морковное пюре, отварная свекла, протертая рисовая (гречневая) каша. На третье подают компот или жидкий кисель из фруктов (яблок, слив, малины, абрикосов, персиков вишен, черной смородины) .
В качестве десерта вполне подходят печеные яблоки с сахарным сиропом, фруктовый и ягодный мусс, свежие сливки, взбитые с сахаром. Можно съесть немного мороженого, фруктовые соки и сиропы, богатые витаминами.
Полдник: чай и несдобная булочка, бутерброд со свежим сливочным маслом или молоко, компот, кефир, однодневная простокваша, кисель.
Ужин: голубцы, яйцо всмятку, отварной картофель, печеночный паштет, рисовая или манная каша, (можно добавить фруктовый сироп), творог с молоком, слабо заваренный чай, молоко с добавлением небольшого количества сахара.
Диета при гастрите — полезные советы и отзывы
Как правило, при приготовлении еды для больных гастритом придется практически полностью отказаться от специй. Чтобы пища не казалась пресной, можно добавлять больше зелени, прекрасно подходят для этих целей петрушка, укроп и сельдерей. Тем более, очень важно обеспечить организм витаминами. Нарежьте мелко зелень и добавляйте ее ко всем блюдам во время еды. Питание должно быть дробным, но без перекусов, чтобы желудок успевал переварить пищу. Очень важно тщательно пережевывать пищу. Неправильно и наспех пережеванная пища есть один из первых рисков развития заболевания. Необходимо жевать каждый кусочек не менее 25 секунд, чтобы желудок получал кашицу, которую можно легко переварить.
Помните о том, что лечение гастрита – это, прежде всего, соблюдение принципов рационального питания. По отзывам людей, которые соблюдали жесткую диету при гастрите, боли и симптомы заболевания проходили сами собой в течение месяца.
zhenskoe-mnenie.ru
Диета при гастрите желудка, меню на неделю
Убрать воспаление слизистого слоя и болевые ощущения поможет диета при гастрите желудка, меню зависит от остроты процесса, количества вырабатываемой соляной кислоты. Соблюдение диетотерапии является обязательным при любой форме гастрита, в противном случае болезнь прогрессирует.

Чем опасен гастрит?
Заболевание носит острый и хронический характер, бывает с повышенной, нормальной и пониженной кислотностью.
Острая форма чаще всего вызвана отравлением и длится не более двух недель, хроническая – присутствует постоянно и часто обостряется при раздражении стенок желудка.
Последствия болезни таковы, что употребляемая пища плохо усваивается. В результате в желудочном соке не хватает кислых ингредиентов и ферментов для переваривания, поэтому пища тяжелым комком долго находится в желудке, начинаются запоры. В другом случае кислотность превышает норму, ее избыток раздражает стенки желудка, разъедает клапан в пищеводе, приводит к изжоге и болям в области солнечного сплетения.
Хронический гиперацидный гастрит (с повышенной кислотностью) часто сопровождается разрушением слизистой (эрозивный гастрит) и язвой желудка. У больного нередко кожа становится сухой и быстро стареет. Волосы ломаются, выпадают. Ногти слоятся. И это меньшее из зол. Будет гораздо хуже, если гастрит перетечёт в рак желудка, а диагноз будет поставлен на поздних сроках.
Чтобы свести риск возникновения рака к минимуму, и облегчить неприятные болезненные ощущения после приёма пищи, нужно придерживаться определённой диеты при гастрите желудка.
Диета при остром гастрите
При тошноте, боли в подложечной области рекомендуется не прибегать к самолечению, а быстрее обратиться к врачу. Когда нет возможности посетить гастроэнтеролога, придется справляться своими силами. Если болит «под ложечкой», а накануне вы съели продукты сомнительного качества, скорее всего, развился острый гастрит. Лечение начинают с искусственного промывания желудка.
Возможно, что обострение произошло в результате отравления химическими веществами, алкоголем, медикаментами, несвежими продуктами питания. Находясь в ЖКТ, они раздражают слизистую, способствуют усиленному выделению концентрированной соляной кислоты. Необходимо очистить желудок от токсических веществ и избавиться от избытка соляной кислоты.
Для этого необходимо развести марганцовку в тёплой кипяченой воде, чтобы получился слабый раствор. Понадобится не менее трёх литров. Пить небольшими порциями. После 1–2 стаканов положить пальцы на корень языка и вызвать рвоту. Снова выпить марганцевого раствора и повторить процедуру. После этого в течение суток кушать нельзя, но нужно употреблять много жидкости.
Пить часто, небольшими порциями. Это необходимо для того, чтобы соляная кислота, которая из-за отравления вырабатывается в избытке, постоянно смешивалась с жидкостью и не вызывала боли и ожога слизистой оболочки.
В качестве жидкости подойдут кипячёная или чистая вода, специальные успокаивающие травяные чаи из аптечного желудочного сбора. Пить газировку или напитки с содержанием кислоты во время лечения острого гастрита нельзя.
На второй день продолжают соблюдать водный режим, при этом в рацион можно включить чуть тёплые жидкие супы и бульоны. Кислые щи, борщи, щавелевые, рассольники и жирные супчики употреблять запрещено. Идеальным продуктом для второго дня болезни является куриный бульон, можно скушать небольшой кусочек нежирной курицы. Вместо куриного мяса можно съесть рыбный суп, сваренный из нежирной рыбки. Допускается употребление киселя и лёгких каш.
С третьего дня в меню добавляют лёгкие котлетки и овощи, приготовленные на пару.
Как питаться дальше?
Экстренные мероприятия увенчались успехом, боль в желудке прошла, однако диета при гастрите желудка должна соблюдаться на протяжении месяца. В ближайшее время придётся забыть о приправах, специях, жаренных и жирных блюдах, солениях, маринадах, алкоголе и никотине.
Вся еда должна быть диетической. То есть постной, пареной, без специй и прочих усилителей вкуса. Фактически придется употреблять пресную пищу, а также жидкие кашки и кисель.
Из молочных продуктов разрешается только молоко. В йогуртах и сырках содержатся различные консерванты, способные усилить выработку концентрированной соляной кислоты, поэтому от них на месяц придётся отказаться.
Питаться необходимо небольшими порциями, через каждые 1,5–2 часа, 5–6 раз в день.
Хлеб и прочая твёрдая еда под запретом. Фрукты тоже желательно не есть. Особенно яблоки, апельсины, мандарины, грейпфруты, лимоны и виноград. Перечисленные плоды содержат много кислого витамина «С», который при обострениях противопоказан, а виноград имеет свойство вызывать брожение в ЖКТ и раздражение стенок желудка.
Вся употребляемая пища должна быть тёплой, горячие или холодные блюда исключаются. Из белковых продуктов разрешается кушать варёные всмятку яйца и любое диетическое мясо, приготовленное на пару:
- индейка,
- крольчатина,
- куриное филе,
- говядина,
- нежирная рыба с морепродуктами;
- вырезка молодой свинины.
Любое мясо употребляют в виде мягких котлеток, биточков, приготовленных на пару и без специй.
В качестве гарнира допускается картофельное пюре с молоком, но без добавления соли и сливочного масла. Можно делать паровые котлетки из овощей, которые отлично дополняют мясные блюда.
Газировка, кофе, чай, соки и прочие раздражающие стенки желудка напитки нужно исключить. Зато разрешается выпивать стаканчик молока перед каждым приёмом пищи или отдельно.
В диету при остром гастрите можно добавить свежие овощи или овощные салаты из огурцов и помидоров.
В целом диета при остром гастрите длится 3-4 недели, но при необходимости её можно продлить. Упор в питании нужно делать на мягкую, протёртую, нежирную пищу. Игнорировать диетотерапию нельзя, поскольку острый процесс может перейти в хроническое заболевание.

Диета при хроническом гастрите
При хроническом гастрите врач гастроэнтерологии назначает диетотерапию, в которую входит один из столов.
Диетический стол № 1
Стол №1 назначается при остром гастрите в стадии затихания или при повышенной секреции. Эта диета ограничивает соль, воздействие механических и химических раздражителей ЖКТ. Её энергетическая ценность: до 3 тыс. ккал.
Температура употребляемой пищи в горячих блюдах не должна превышать 62 °С, а в холодных – до минус 15 °C.
В диете устанавливается режим питания: 5–6 раз в сутки.
Все блюда готовятся на пару или варятся. В запечённом виде допускаются некоторые овощи. Разрешается пить:
- слабый чай,
- молоко,
- кисель,
- отвар шиповника,
- травяные чаи из желудочного сбора при хроническом гастрите,
- разведённые соки из соотношения — 2 части воды к 1 части сока,
- компоты,
- кипячёную или негазированную минеральную воду.
Разрешается есть:
- мякиш хорошо пропечённого мягкого хлеба и печенье,
- свежую сметану,
- обезжиренный творог,
- вареные всмятку яйца или омлеты на пару до 2 шт. в день (в омлет можно добавить 1 помидор),
- молочные или не кислые супы-пюре и бульоны,
- отварные овощи в перетёртом виде,
- запечённые и только сладкие фрукты,
- молочные каши,
- зефир и пастилу,
- отварное диетическое мясо в вареном и перетёртом виде,
- легкий сыр и некоторые виды варёных диетических колбас.
Диетический стол № 1 запрещает:
- грибные блюда,
- жирное мясо и рыбу,
- соления, маринованные продукты и консервы,
- чёрный хлеб,
- сырые овощи и фрукты,
- шоколад,
- кофе,
- газировку,
- мороженое,
- соусы,
- некоторые виды овощей и зелени.
При хроническом гастрите с секреторной недостаточностью назначают стол № 2, при этом в пищу употребляются легко перевариваемые продукты и исключаются те блюда, которые долго задерживаются в желудке. Щадящая диета помогает защитить рецепторный аппарат ЖКТ.
При ремиссии назначается стол № 15.
Диета при гастрите желудка (меню) имеет основную задачу: при любой кислотности, в период обострения, исключить раздражение желудка. Именно поэтому столы включают в себя негорячую мягкую, протёртую пищу, приготовленную на пару.
При улучшении состояния в диету допускаются продукты, порезанные мелкими кусочками. Они способствуют улучшению аппетита и уменьшают риск возникновения запора.
При недостаточной выработке соляной кислоты назначается диетический стол № 2, в который входят продукты и блюда для химической стимуляции пищевых раздражителей.
К таковым относятся:
- сельдь,
- мясо,
- овощные бульоны.
Меню для примера из диетического стола №2
Понедельник
1 завтрак: жареные котлеты с отварным картофелем, тёплое молоко.
2 завтрак: печенье с чаем.
Обед: на первое – суп с протёртыми овощами, на второе – котлеты с гарниром из тушеных овощей, фруктовый компот.
Полдник: сладкая выпечка с чаем.
Ужин: заливное из рыбы, кисель.
2 ужин: кефир.
Вторник
1 завтрак: каша с маслом, какао.
2 завтрак: сладкая выпечка с чаем.
Обед: на первое – суп на мясном бульоне, на второе – шницель и овощи, разбавленный фруктовый сок.
Полдник: булочка с чаем.
Ужин: пудинг, кисель.
2 ужин: йогурт.
Среда
1 завтрак: бутерброд из белого хлеба с маслом и сыром, кофе с молоком.
2 завтрак: кусочек пирога с чаем.
Обед: на первое – суп, на второе – котлетка из рубленого мяса с тушёными кабачками, отвар шиповника.
Полдник: булочка с чаем.
Ужин: заливное из рыбы, кисель.
2 ужин: стакан кефира.
В оставшиеся дни недели можно разнообразить рацион, подбирая подходящие блюда, ориентируясь на примерное меню, или начать все заново.
По мере улучшения самочувствия диета корректируется с лечащим врачом-гастроэнтерологом или терапевтом.
Стол № 15 назначается как полноценное питание, механическое и химическое щажение желудка практически не применяется. Однако исключают жирное мясо, копчения и прочие острые блюда и приправы, овощи с содержанием грубой клетчатки. Зато разрешаются чёрный хлеб, овощи и фрукты, которые исключались в столе № 1 и 2.
Меню для примера из диетического стола № 15
Понедельник
- 1 приём пищи: салат с солёным огурцом, филе жареной рыбки с картофельным пюре, кофе или какао.
- 2 второй приём: половинка красного яблочка и стакан отвара из красных ягод.
- Обед: ветчина, кислый суп, мясо с гарниром и сок.
- Полдник: ванильные баранки с чаем.
- 1 ужин: творожный йогурт, молочная каша, фруктовый кисель.
- 2 ужин: фруктовый сок.
При хроническом гастрите немаловажную роль играет режим питания. Оно должно быть дробным. Во всех столах – это 6 приёмов.
Режим нужно соблюдать каждые 1,5–2 часа. При этом последний приём пищи — кефир нужно пить за 2 часа до отхода ко сну. Если нет возможности питаться 6 раз в день, допускается 4-5, но не меньше.
Еду можно готовить заранее, фасовать в пищевые контейнеры и брать с собой на работу.
Рацион богат витаминами в виде овощей, фруктов и блюд из них, соков и отваров.
При повышенном секрете разрешённые овощи и фрукты перетираются до состояния пюре, при пониженном – можно есть в первозданном виде.
Если при хроническом гастрите не соблюдать режим питания, то обострения будут постоянно сопровождать жизнь пациента с гастритом.
Некоторые рекомендации в питании при хроническом гастрите
Утро нужно начинать со стакана чистой кипячёной воды при любом гастрите. Если гастрит с пониженной кислотностью, то вместо воды, по желанию, можно выпить стакан настоя шиповника, сока или молока.
При пониженной кислотности подойдёт молоко.
Во время лечения нельзя употреблять спиртное. Даже если оно лёгкое и в небольшом количестве. Продукты с содержанием пальмового масла и животных жиров исключаются.
Под запретом:
- уксус,
- перец,
- соусы,
- специи,
- продукты с усилителями вкуса,
- копчения,
- клетчатка,
- газированные напитки.
Твёрдая кожура с фруктов всегда очищается.
При повышенной кислотности рекомендуется носить с собой антацидные средства, особенно при рефрюкс-эзофагите. Если за грудиной начинается резкое жжение, которое происходит в результате заброса соляной кислоты в пищевод, экстренно выпить Гастал, Фосфалюгель или другие антацидные средства. На худой конец, если под рукой нет антацидов, можно выпить соду с водой или просто стакан воды. Сода погасит соляную кислоту, а стакан обычной воды поможет разбавить концентрированную соляную кислоту до неопасного состояния. Кислота перестанет разъедать стенки желудка и пищевода.
Никогда не ешьте прямо перед сном. В ночное время желудок отдыхает, и съеденные продукты будут окисляться и бродить.
Диетотерапию можно совместить с лечением народными методами.
При гастрите с высокой кислотностью в диету можно включить картофельный сок. Нужно выпивать за 40 минут до еды в количестве – 100 мл. Получить его можно из вымытых клубней картофеля, закинув их в соковыжималку прямо с кожурой. Полезные свойства картофельного сока быстро пропадают, поэтому его пить нужно сразу.
При гастрите с пониженной кислотностью пьют выжатый и отстоянный 4 часа капустный сок прямо перед едой. Дозировка – 100 мл, не более двух раз в день, желательно в первой половине.
Обязательно посмотрите видео по теме
tzdorov.ru
питание, меню, что можно кушать
Большую роль в лечении воспалительного процесса на слизистой желудка играет правильное питание, поэтому диета при обострении гастрита стоит наряду с медикаментозной терапией. Данная форма гастрита сопровождается болезненными симптомами, что значительно ухудшает качество жизни больного. Чтобы исправить ситуацию и избавиться от неприятных ощущений, необходимо откорректировать меню и исключить из него все продукты, которые способны раздражать и так воспаленный орган. Чтобы легче было привыкать к новому рациону, диетологи рекомендуют расписать на неделю примерное меню.
ВАЖНО ЗНАТЬ! Даже «запущенные» язву или гастрит можно вылечить дома, без операций и больниц. Просто прочитайте что говорит Галина Савина читать рекомендацию…

Очень важно! Савина Г.: «Я могу порекомендовать лишь одно средство для быстрого лечения язвы и гастрита» читать далее…
Особенности диеты при гастрите в обостренной стадии
Провоцирующими факторами обострения гастрита являются горячие или, наоборот, холодные блюда, специи, соленья и приправы. Чтобы избежать воспаления на слизистой, необходимо отказаться от такой пищи, которая способна раздражать стенки желудка и усиливать воспалительный процесс на них. При гастрите на стадии обострения нужно строго придерживаться лечебной диеты и в первые дни важно полностью отказаться от еды.
Врачи-гастроэнтерологи рекомендуют пить исключительно жидкость, это может быть минеральная вода, теплый слабо заваренный чай и шиповниковый отвар, которого нужно употреблять не менее 2-х литров в день.
На вторые и последующие сутки больному необходимо постепенно расширять свой рацион и включать в него продукты, приготовленные на пару или отварные и без добавления специй и соли. Питание при обострении гастрита имеет следующие особенности:
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от болей в желудке… УЗНАТЬ >>
- пища должна быть протертой, так как грубые кусочки тяжело перевариваются, что не под силу ослабленному желудку;
- количество трапез в сутки должно быть не менее 5, при этом порции следует делать маленькими и избегать переедания;
- пищу необходимо употреблять оптимальной температуры, она не должна быть слишком горячей и холодной;
- технология приготовления исключает обжаривание продуктов, допускается лишь готовка на пару или отваривание;
- противопоказано употребление жирной и трудноперевариваемой пищи, например, семечек, орехов и шоколада;
- длительность строгой диеты может достигать 14 дней, но в некоторых случаях бывает достаточно и 7 дней;
- в медицине диету при обостренном гастрите обозначают «Стол № 5а».
 Стакан очищенной воды с утра поможет очистить орган от скопившейся за ночь слизи.
Стакан очищенной воды с утра поможет очистить орган от скопившейся за ночь слизи.Кроме этого, для лечения как острого, так и хронического гастрита важно соблюдать следующие рекомендации, которые помогут быстрее восстановиться воспаленной слизистой желудка:
- Употреблять с утра на голодный желудок стакан очищенной воды. Этот метод поможет очистить орган от скопившейся за ночное время слизи.
- Избегать стрессовых ситуаций. При нервном перенапряжении происходит раздражение желудочной слизистой через сигналы из коры головного мозга.
- Придерживаться режима питания. Употребление пищи должно быть дробным и желательно в одно и то же время, это позволит избежать лишней выработки желудочного сока.
- Включить в рацион достаточное количество клетчатки. С ее помощью происходит стимуляция работы желудка и его очищение.
Продукты питания при обострении
Что можно кушать?
Врачи-гастроэнтерологи рекомендуют включать в рацион продукты, которые благотворно воздействуют на слизистую желудка. К ним относятся:
- сливки;
- обезжиренный творог;
- мясо и рыба нежирных сортов;
- отварные всмятку яйца;
- молоко;
- оливковое масло;
- макаронные запеканки;
- перетертые пудинги;
- твердый неострый сыр;
- сливочное масло, но не более 50 г в день;
- омлет из белков;
- шиповниковый отвар;
- гречневая, манная каши;
- разбавленные фруктовые соки;
- зеленый чай;
- пюре из овощей;
- ягодные кисели.
Запрещенные
Колбасы и сосиски запрещены во время обострения.В период обострения гастрита или же при хронической его форме одинаково противопоказаны продукты, у которых ярко выраженная кислотность, вкус и острота, а также усиливающие желудочную активность. Перечень продуктов под запретом следующий:
- спиртосодержащие напитки;
- колбасы и соски;
- крепкий чай и кофе;
- копчености;
- квас;
- шоколад;
- маринованные овощи;
- сало;
- высушенные хлопья;
- помидоры и томатная паста;
- грибы;
- плавленый сыр;
- мороженое.
Обострение и пониженная кислотность желудка
При остром гастрите больного беспокоят такие симптомы: изжога, ощущение тяжести в желудке, тупя боль в животе после еды, вздутие, метеоризм, отрыжка, а также гнилостный запах изо рта. Чтобы избежать данной симптоматики, больному рекомендуется питаться следующим образом:
- Кушать паровые котлетки, макароны, творог.
- Пить слабо заваренный чай с молоком.
- Вместо свежего хлеба употреблять сухарики.
- Включить в лечебное меню зелень, фрукты.
Продолжаться диета должна не меньше 30 дней и на протяжении всего периода больному необходимо оценивать свое самочувствие. Основной задачей является максимально снизить воспалительный процесс и далее важно, чтобы возобновилась выработка соляной кислоты. Для этого рекомендуется употреблять маринованные огурцы, кушать бульоны из мяса, а также, по мнению врачей, полезно будет выпить свежевыжатый сок лимона слабой концентрации. Когда гастрит сопровождается низким уровнем соляной кислоты в желудочном соке, больному противопоказано употреблять сдобу, цельное молоко, изюм, чернослив и свежий хлеб.
Вернуться к оглавлениюРецепты популярных блюд
Лечение хронического гастрита или его обострения осуществляется с помощью диетического стола № 5, который включает в себя различные блюда, наиболее востребованными считаются следующие:
- Суп из риса и кукурузы. Для его приготовления необходимо отварить мясо, нарезанное кубиками, и рис на протяжении 20 минут. Добавить в бульон кубиками картофель и когда он приготовится, высыпать готовый рис и кукурузу. Суп можно немного подсолить и добавить в него зелень.
- Рисовая каша с тыквой. Нужно отварить 0,5 кг тыквенной мякоти с небольшим количеством сахара и параллельно сварить до готовности 10 больших ложек риса. Из тыквы сделать пюре и добавить его к рису, кашу перемешать и полить растопленным сливочным маслом.
- Запеканка из творога и моркови. Для ее приготовления следует натереть 3 шт. моркови и протушить ее до готовности вместе со 150 мл молока, столовой ложкой сливочного масла и 3 большими ложками меда. Когда морковь приготовится, к ней добавляют манку и держат на огне еще несколько минут. Половину килограмма творога смешать с 3 яйцами, солью, столовой ложкой крахмала и сахаром по вкусу. К творогу добавляют приготовленную морковь, перемешивают и запекают в духовке 30−45 минут при 180С.
Пример меню на неделю
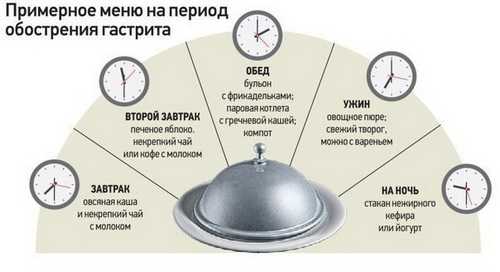 Диетологи рекомендуют пациентам с обострением гастрита расписать приблизительное меню на 7 дней заранее и придерживаться его на протяжении всего терапевтического курса, только периодически чередуя между собой блюда. Такая система облегчит ежедневные мучения по поводу: «Что приготовить сегодня?», и обеспечит рацион больного всеми необходимыми продуктами питания.
Диетологи рекомендуют пациентам с обострением гастрита расписать приблизительное меню на 7 дней заранее и придерживаться его на протяжении всего терапевтического курса, только периодически чередуя между собой блюда. Такая система облегчит ежедневные мучения по поводу: «Что приготовить сегодня?», и обеспечит рацион больного всеми необходимыми продуктами питания.
День № 1. На завтрак — котлетки из риса, приготовленные на пару, молоко с сухариком. Обед может состоять из картофельного супа-пюре, отварной телятины с макаронами и чаем. На ужин подают фаршированные отварной курицей кабачки, кисель. Второй день начинается с обезжиренного творожка со сметаной и зеленым чаем. На обед — куриный суп, котлеты из постного мяса, гречка и компот из яблок. Последняя трапеза включает в себя рыбное филе и картофель, приготовленные на пару, слабый чай. Завтрак третьего дня состоит из манного пудинга и шиповникового отвара. На обед — это суп из вермишели, приготовленная в пароварке куриная ножка, рис и чай. На ужин готовят морковно-творожную запеканку и кисель.
День № 4. Больному подают на завтрак овсянку с маслом, перебитую в блендере, чай с ромашкой. На обед готовят суп с рисом, индюшиное филе на пару, ячневую кашу и чай с молоком. Ужин больного с обострением гастрита может состоять из вареников с творогом, киселем. На пятый день в меню включают творожную запеканку, зеленый чай. Обед — суп-пюре из брокколи, картофельные зразы, куриную ножку и компот. На ужин подают овощное рагу и чай.
Шестой день начинается с белкового омлета, сухарика с компотом. На обед подают рыбный суп, плов из курицы и чай. Ужин состоит из гречневой каши, паровой котлеты и киселя. День № 7 включает в себя завтрак из творожной запеканки, политой медом, и зеленый чай. На обед подают овсяный суп, картофель, начиненный мясом, слабо заваренный черный чай. Последняя трапеза за день может заканчиваться варениками с картошкой, овощами и травяным отваром.
ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЫЛЕЧИТЬ ЖЕЛУДОК ТЯЖЕЛО?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь желудок — очень важный орган, а его правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила желудок… Читать статью >>
tvoyzheludok.ru









